前言
子宮頸防癌抹片的普及率是消彌子宮頸癌最為重要的關鍵。因抹片率的提昇,台灣去年這一年,罹患子宮頸癌的人數也有明顯下降的趨勢。雖然子宮頸癌抹片篩檢,在子宮頸細胞低階病變的檢出率偏低,約50%上下,但抹片在子宮頸高階病變的檢出率高達90%左右。也就是說,若把癌病篩檢看成是一張能及早抓住癌病的網。那麼,子宮頸抹片所織成的防護網,能在一次抹片中找出90%的子宮頸高階癌前病變。雖然抹片並非十全十美,但不可否認的是,單項子宮頸癌篩檢的后冠非子宮頸抹片莫屬。
隨著抹片普及率的增加,子宮頸「癌前病變」的患者數目急速增加。當得知子宮頸切片病理檢查為子宮頸上皮細胞病變時,最恰當的治療方法為何?雖有爭議,但合理的保守治療漸成共識。2001年美國國家癌病研究院
(national cancer institute,
NCI) 資助的一項研究,為切片證實為子宮頸癌前病變的處置,訂出一個共識的處置流程指南。這指南雖非鐵律,但可作為國內婦產科醫界及病患的參考。
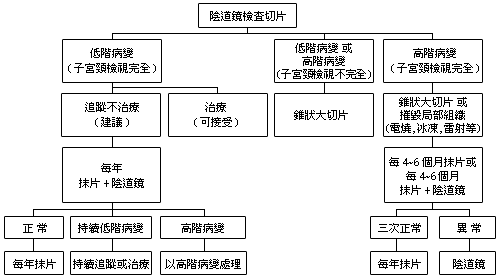
子宮頸癌前病灶的治療新趨勢有兩個重點。其一,治療上趨於保守。對初次證實為癌前病變者,子宮不需切除。其二,視覺檢視的重要性加重了。陰道鏡對子宮頸是否能完整檢視,關係著治療方針的訂定。
「低階病灶」的處理
子宮頸「低階病灶」的自然演變,約57%可自行恢復正常,約11%有惡化為高階病變的機會,演變為癌症的機會則小於0.3%,另約31%維持原狀無惡化現象。因此,若切片證實為低階病變且陰道鏡檢視子宮頸完全者,建議定期接受抹片與陰道鏡的檢查,不須立即治療。
選擇手術治療的共識為,子宮切除不宜當作「初發」子宮頸低階病變的治療方法。選擇錐狀大切片切取組織的治療,如雙刃刀切片、電燒圈切片、或雷射切割等方法,能取得病灶標本是其優點。至於,損壞組織的治療,如冷凍、電燒、雷射汽化等方法,雖可得到相當的治療,但無法得到完整的病灶標本,是其缺點。
至於陰道鏡檢視子宮頸不完全者,或未做子宮頸管的細胞採樣者,不宜接受損壞組織的治療或藥物塗抹的治療方法。
「高階病灶」的處理
子宮頸「高階病灶」(包括第二級及第三級病變)的自然演變,有較高的機會轉變為侵犯性癌。高階病灶約有32-43%可自行退化為較輕度的病變,約35-56%維持原級變化,但有高達14-22%的機會惡化為原位癌或侵犯性癌。
因此,一旦切片證實為高階病變者有接受治療的必要,這治療的範圍必須包含子宮頸的細胞移形區。手術方法有:切取子宮頸局部組織的錐狀大切片手術、及損壞子宮頸局部組織的摧毀性治療。
切片證實為高階病變,但陰道鏡檢視子宮頸不完全者,有7%的機率合併侵犯性癌,對這類病灶不宜採取無法得到完整病灶組織的摧毀性治療法,建議採用子宮頸錐狀大切片。子宮切除手術不宜當作「初發」子宮頸高階病變的治療方法。
錐狀大切片手術後仍有殘留病灶的處理
子宮頸錐狀大切片治療,使用的工具有,雙刃刀片、電燒圈、或雷射光束等,其治療效果都相當接近。錐狀大切片的標本邊緣若發現病灶,表示有病灶殘留體內的可能。
研究發現,若錐狀大切片組織的邊緣若有病灶發現,約有16%的復發機會,而切取組織的邊緣無病灶者,有4%會復發。病灶殘留體內的後續處理方式,包括加強追蹤檢查、再切片治療、或子宮切除等。
對復發病灶不建議摧毀性治療法,宜採行子宮頸局部組織的再切除治療,或子宮切除。臨床上,每位患者的情況各有差異,該如何選擇恰當的後續治療方式,可與主治醫師詳細討論。
治療後的追蹤
治療後的追蹤以抹片合併陰道鏡檢查為主。
英國一個有關高階病變治療後的追蹤研究,為期八年的追蹤,發現每一千人有5.8個機會發生侵犯性癌,要比美國婦女每十萬人只有8個機會發生侵犯性癌新個案的機率高出甚多。
治療後,子宮頸癌前病變的持續存在或復發約有1-21%
的機會。因此,治療後的追蹤不容忽視。每半年接受抹片與陰道鏡檢查一次,連續3次正常,才能回復每年的定期篩檢。
美國國家癌病研究院資助,對子宮頸癌前病變的處置制定了可資借鏡的新指南。這指南是以美國目前的醫療生態與醫療成本為考量,其醫療背景與國內大大不同。台灣可制定本土的子宮頸癌前病變的處置模式。
|
| |
| 表:經切片證實為子宮頸癌前病變的處理指南 |
| |
| 低階病灶 |
| |
子宮頸能被陰道鏡檢查完全者
─
以定期追蹤為主流,不建議治療。
|
| |
| • |
追蹤 |
| |
每半年抹片
抹片(異常):需陰道鏡檢查
抹片(正常x2):回復每年篩檢
|
| |
或每年高致病性人類乳凸病毒篩檢
高致病性人類乳凸病毒篩檢(陽性):需陰道鏡檢查
高致病性人類乳凸病毒篩檢(陰性):回復每年篩檢 |
| |
或每年抹片合併陰道鏡檢查
抹片與陰道鏡檢查(正常):回復每年篩檢
追蹤期若有病灶復發,著手制定治療方針。
|
| • |
若要治療 |
| |
冰凍治療、雷射治療、或錐狀大切片治療都可接受。
*
治療方法的訂定,須尊重醫師的判斷。
*
摧毀性治療前要先做子宮頸管的檢查。
*
復發病灶宜採用切片治療,不宜採用冰凍或雷射等,損壞組織的治療方式。
*
子宮頸未能被陰道鏡檢查完全者,宜採用錐狀大切片診斷。但孕婦、免疫不良、青少年患者:定期追蹤為主。 |
|
|
| |
| 高階病灶 |
| • |
初次治療 |
| |
| * |
子宮頸能被陰道鏡檢查完全者,採錐狀大切片治療或摧毀性治療都可接受。 |
| * |
復發性高階病灶宜採用切片治療,不宜採用損壞組織的治療方式。 |
| * |
子宮頸未能被陰道鏡檢查完全者,宜採用錐狀大切片。 |
| * |
不予治療,僅以抹片及陰道鏡檢查追蹤,是不恰當的(但孕婦、免疫不良、與青少年患者例外)。 |
| * |
子宮切除術不宜作為初次切片證實罹患子宮頸高階病灶的治療方式。 |
|
| • |
治療後的追蹤 |
| |
| |
每4-6個月抹片
抹片(異常):需陰道鏡檢查
抹片(正常x3):回復每年篩檢
|
| |
或抹片+陰道鏡檢查,直至連續三次正常 |
| |
或每半年人類乳凸病毒篩檢
高致病性人類乳凸病毒篩檢(陽性):需陰道鏡檢查
高致病性人類乳凸病毒篩檢(陰性):回復每年篩檢
高致病性人類乳凸病毒篩檢(單次陽性):不宜作為治療的依據 |
|
| * |
治療後,若錐狀大切片邊緣或子宮頸管內的採樣有癌前病灶 |
| |
每4-6個月,需陰道鏡檢查與子宮頸管內的採樣
或
再次切片檢查
若因某些原因未能施行再次切片者:建議切除子宮。
|
|
|
|
| |
| 圖:子宮頸切片證實為癌前病變的治療新趨勢 |
 |
| Modified
from 2001 consensus
guidelines for the
management of women
with cervical intraepithelial
neoplasia. Am J Obstet
Gynecol 2003;189:295-304. |
| |